Рак влагалища у женщин чаще возникает, как вторичный процесс с других пораженных злокачественным процессом органов. Также это может быть первичное поражение, которое составляет не более 3% от всех случаев. Встречается в любом возрасте, фактором риска является возраст от 55 лет и старше.
В большинстве случаев рак влагалища является метастатическим, как следствие перехода патологических клеток на слизистую органа, при этом поражается преимущественно нижняя треть органа или все влагалище. Чаще встречается плоскоклеточная форма рака, основным методом лечения которой является лучевая терапия.
Факторы риска
Рак влагалища случается чаще у женщин среднего или пожилого возраста, что связано с возрастными изменениями. Плоскоклеточный рак влагалища преобладает над остальными формами, случается в возрасте 65 лет, светлоклеточная карцинома может развиваться в любом возрасте.
Единой причины, по которой развивается рак влагалища неизвестно. Исключением является плоскоклеточный рак, который развивается на фоне внутриутробного воздействия ДЭС (диэтилстильбэстрол).
Также рак влагалища развивается на фоне таких заболеваний:
- аденоз – такое явление, как аденоз случается у некоторых женщин после начала менструации, когда к плоскому эпителию, которым выстлано влагалище, присоединяются железистые клетки, что значительно повышает риск развития онкологического заболевания в женском организме;
- курение – эта вредная привычка всегда является фактором риска для развития онкологии, рак влагалища не исключение, особенно в молодом возрасте, когда организм еще полностью не сформирован и в нем происходят постоянные изменения, вдыхание никотинового дыма пагубно сказывается на развитии жизненно важных органов, может появляться мутационный ген;
- рак шейки матки, предраковые состояния – рак влагалища, как вторичный процесс, может развиваться на фоне иных онкологических заболеваний половой системы, также играет роль проведение лучевой терапии, так как при этом поражаются клетки ДНК;
- инфекционные заболевания, спровоцированные вирусом папилломы – это становится причиной более чем в 75% от всех случаев, этот вирус передается половым путем, потому считается наиболее опасным фактором риска для развития патологического процесса влагалища.
Классификация
Рак сопровождается изменением эпителия органа, появляется дисплазия, кольпиты, дистрофические и воспалительные процессы. Классифицируют рак влагалища по стадиям, всего их четыре, последняя стадия в большинстве случаев приводит к летальному исходу.
Стадии
- Стадия 0 – начало патологического процесса, при своевременном обнаружении есть возможность полного медикаментозного излечения.
-
Стадии рака влагалища Стадия 1 – степень разрастания опухоли влагалища при этом не превышает 2 см, не проникает в мышечный слой, лимфатические регионарные узлы не поражаются.
- Стадия 2 – на второй стадии происходит распространение опухоли влагалища глубоко, плоть до мышечного слоя, размер патологического очага не превышает 2 см, процессов метастазирование не происходит, регионарные лимфатические узлы не поражаются.
- Стадия 3 – опасное проявления, на этом этапе могут начаться процессы метастазирования, проявляется инфильтрация тканей, размер опухоли влагалища определяется агрессивностью процесса.
- Последняя стадия – четвертая стадия заболевания сопровождается метастазированием, рак прорастает на соседние органы, появляются специфические симптомы.
Опухоль влагалища также отличается по гистологическому признаку
- Плоскоклеточный рак – наиболее распространенная форма рака, плоский эпителий выстилает влагалище и его поражение происходит, в первую очередь, развитие злокачественного процесса происходит преимущественно в районе шейки матки.
- Вторичные и первичные (редко) аденокарциномы – поражение железистого слоя.
- Рабдомиосаркома – развивается на фоне поражения гладких мышц, случается преимущественно у женщин после 55 лет.
Симптомы
На раннем этапе заболевание не наблюдается никаких системных или местных изменений, но по мере развития патологии проявляются специфические и неспецифические симптомы рака.
Специфические симптомы опухоли влагалище:
- очаг выглядит, как гнойное или язвенное поражение;
- появляется кровоточивость;
- неприятные беловатые или серые выделения;
- сыпь, что сопровождается зудом;
- болезненность, постоянный дискомфорт в промежности.
Неспецифические симптомы опухоли влагалища:
- похудение, ухудшение общего самочувствия, нарушение аппетита;
- проблемы с мочеиспусканием и дефекацией;
- нарушение зрения, болезненность в суставах, костях;
- отсутствие желания совершать какую-либо работу, апатия.
На начальном этапе симптомы ограничиваются незначительным дискомфортом и выделением сукровицы, затем процесс может переходить на внешние половые органы, появляется зуд, расчесывание приводит к раздражению, может присоединяться инфекция. На фоне онкологии у женщины ухудшается общее самочувствие, нарушается аппетит, изменяется настроение, происходят психологические сбои в виде апатического или депрессивного состояния.
Местные симптомы проявляются в виде увеличения, а также уплотнения слизистой оболочки, к плоскому эпителию присоединяется железистый, что и провоцирует дальнейший рост злокачественного процесса.
Диагностика
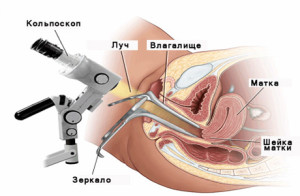
Опухоль во влагалище диагностируется посредством осмотра, лабораторных и гистологических мероприятий, постановка диагноза в этом случае не вызывает затруднения. В процессе осмотра, гинеколог обращает внимание на такие изменения, как инфильтрация окружающих тканей, узелки, кровотечения, язвенные участки поражения, уплотнение слизистой. Цитологическое исследование направлено на определение изменений клеточного состава, а также при помощи гистологии проводится дифференциальная диагностика опухоли от иных заболеваний.
Уточнение диагноза проводится основным онкологическим методом – биопсией тканей. Также в исследование входит биохимический анализ крови, общий анализ крови и мочи. Для выявления распространения патологического процесса проводится рентгенография грудной клетки, радионуклидная лимфография, экскреторная урография. Опухоль во влагалище может давать отдаленные метастазы, но чаще поражаются регионарные лимфатические узлы, потому их исследование проводится в первую очередь.
Варианты лечения
Опухоль во влагалище подается нескольким методам лечения.
- Хирургическое удаление.
- Лучевая терапия и химиотерапия.
- Криодеструкция, лазерное иссечение.
- Фотодинамическая терапия.
- Вагинэктомия, гистерэктомия, элекроэксцизия.
Основной метод лечения опухолевых процессов влагалища, в отличие от иных онкологических заболеваний, это лучевая терапия.
Пятилетний прогноз выживаемости при лучевой терапии составляет до 40%, зависимо от стадии, симптомов и особенности течения злокачественного процесса.
После проведения операции при плоскоклеточной карциноме прогноз на первой стадии составляет 70%, на второй – 65%, благоприятный исход на третьей стадии – 40%, четвертая стадия – 10%.